Классификации кардиомиопатий
Классификация кардиомиопатий по происхождению
По происхождению различают первичную (заболевания миокарда неясного генеза) и вторичную кардиомиопатию (причина поражения миокарда известна или связана с заболеваниями других органов).
Причины первичной кардиомиопатии:
- Генетические нарушения;
- вирусные инфекции (Коксаки и др.);
- замещение сердечной мышцы соединительной или жировой тканью.
Причины вторичной кардиомиопатии:
- эндокринные нарушения (тиреотоксикоз, сахарный диабет);
- интоксикации (токсическая, алкогольная и др.);
- стресс (кардиомиопатия такоцубо).
Классификация кардиомиопатии по клиническим признакам (основные формы):
Дилатационная кардиомиопатия — наиболее тяжелая и распространенная. При этом заболевании имеет место кардиомегалия — значительное увеличение полостей миокарда. В результате сердце теряет способность полноценно перекачивать кровь. Дилатационная КМП неизбежно приводит к развитию сердечной недостаточности.
Перипартальная (послеродовая) кардиомиопатия — одна из разновидностей дилатационной кардиомиопатии. Как ни парадоксально, развитие у женщины сердечной недостаточности и характерных для нее симптомов — практически основной признак перипартальной формы. Среди других распространенных вариантов — алкогольная.
Гипертрофическая кардиомиопатия (ГКМП) — одна из главных причин внезапной смерти у молодых, физически активных людей (спортсменов, военнослужащих). Эта кардиомиопатия связана с утолщением миокарда (гипертрофия сердечной мышцы). Рост толщины стенки опережает развитие сосудов и как следствие-нарушается кровоснабжение мышцы сердца, также страдает наполнение желудочков кровью.
ГКМП чаще встречается у мужчин.
Обструктивная кардиомиопатия (субаортальный подклапанный стеноз) -разновидность гипертрофической кардиомиопатии, при которой ограничен кровоток, проходящий в аорту из левого желудочка, локально утолщенной межжелудочковой перегородкой.
Рестриктивная кардимиопатия — редкая патология, при которой ухудшаются эластичные свойства сердечных стенок. Миокард теряет способность к растяжению и расслаблению, что нарушает его способность наполняться кровью. Итогом становится застой крови в венах и нехватка ее в артериях. Вероятная причина этого — аномальное разрастание соединительной ткани.
Аритмогенная правожелудочковая кардиомиопатия (болезнь Фонтана) — сопровождающаяся жизнеугрожающими аритмиями.
Аритмогенная КМП может стать причиной желудочковой аритмии у детей и молодых людей с внешне неизмененным сердцем, а также у более взрослых пациентов. Исходом этого заболевания часто является внезапная смерть, особенно в молодом возрасте.
Кардиомиопатия такоцубо (синдром разбитого сердца) — весьма редкое заболевание, при котором развивается внезапное преходящее снижение сократимости миокарда. Форма левого желудочка из-за патологического расширения внешне уподобляется такоцубо — ловушке для осьминогов в Японии (именно в этой стране данный синдром был обнаружен и описан).
КМП такоцубо является причиной острой сердечной недостаточности. Чаще выявляется у женщин в постменопаузе, развивается на фоне тяжелого психоэмоционального потрясения. На ЭКГ может маскироваться под инфаркт миокарда.
1
Анализы при кардиомиопатиях

2
Диагностика кардиомиопатии
3
ЭКГ при кардиомиопатиях
Дифференциация заболевания по причинам, вызвавшим дистрофию сердца
В зависимости от первопричин, спровоцировавших сердечную патологию, все виды кардиомиопатий дифференцируют на первичные и вторичные. Первичные — это те, которые развиваются самостоятельно на фоне генетических сбоев или при внутриутробном развитии. Вторичные — патологии, которые являются следствием перенесенных болезней или иного стороннего воздействия на организм. Дифференциальная диагностика при определении типа сердечной патологии очень важна.
Идиопатическая (первичная)
Первичная сердечная патология, связанная с нарушением работы миокарда, также называется неуточненной, поскольку природа ее возникновения так и неизвестна. Медики относят к причинам возникновения идиопатической патологии генетику, врожденные аномалии и очень редко вирусную этиологию. То есть данный вид кардиомиопатии развивается сам по себе без явных предпосылок. К идиопатическим патологиям можно отнести аритмогенную миопатию. Аритмогенная патология в большинстве случаев касается лишь правой сердечной камеры. Здесь в правом желудочке формируются зоны с критически пониженным давлением. На их месте со временем образуются фиброзно-жировые прослойки.
Токсическая
Функциональные расстройства миокарда формируются на фоне длительного воздействия на организм различных токсинов. Это может быть работа в сложных химических условиях (пары ртути, соли тяжелых металлов и пр.) либо проживание в экологически неблагоприятных районах.
Алкогольная
Развивается под воздействием систематических возлияний. Как известно, этанол сильно нарушает обменные процессы в организме плюс вымывает все электролиты. Их нехватка и провоцирует серьезные нарушения в работе сердца. В большинстве случаев алкоголики умирают либо от цирроза печени, либо от алкогольной кардиомиопатии (чаще).
Метаболическая
Данный вид сердечной патологии возникает на фоне серьезно нарушенных обменных процессов. При таком состоянии в сердце нарушается проводимость электроимпульсов. Как результат страдает миокард.
Дисметаболическая
Подобный тип вторичной патологии более присущ молодым и выносливым спортсменам. Возникает дисметаболическая миопатия как результат постоянного и длительного перенапряжения сердечной мышцы. После такой нагрузки у человека серьезно нарушается гемостаз, что приводит к формированию эндотоксикоза.
Дисгормональная
Как правило, такая миопатия формируется на фоне недостаточной работы гормональной и эндокринной систем. В частности, этот процесс нельзя отнести к воспалительным. Однако миокард серьезно страдает, если у пациента выявляют тиреотоксикоз (повышение уровня тиреотропного гормона), сахарный диабет (диабетическая кардиопатия) и прочие болезни, ведущие к нарушению обмена веществ и сбоям в выработке гормонов.
Ишемическая
Этот вид сердечной патологии формируется на фоне ишемической болезни сердца, то есть недостаточного питания отделов сердца из-за стеноза артерий или их тромбирования. Из-за ИБС (ишемической болезни сердца) у пациента может случиться даже инфаркт миокарда.
Гипертоническая
Гипертоническая (гипертензивная) кардиомиопатия самая редкая из всех приведенных вторичных патологий. Чаще всего диагностируется у мужчин на фоне постоянной гипертонии. Является достаточно серьезной угрозой для жизни пациента. При такой патологии миокард становится неэластичным, что приводит к снижению сократительной способности стенок желудочков. В результате пациент недополучает с кровью кислород и иные питательные вещества.
Перипартальная
Такую патологию сокращенно называют ПКМП (перипартальная кардиомиопатия). В основном формируется у полностью здоровых женщин в последний месяц вынашивания младенца или в течение 5 месяцев после успешно прошедших родов. При такой кардиомиопатии чаще всего пациентки умирают. Для патологии характерны серьезные нарушения в работе левой сердечной камеры. То есть происходит ее полная дисфункция. Болезнь считается очень редкой (1 случай на 3000 рожениц). Причина развития до сих пор остается неуточненной.

Кардиомиопатия смешанного генеза
Здесь при формировании патологии важную роль могут сыграть несколько провоцирующих факторов. Поэтому при постановке диагноза кардиологи часто предпочитают использовать термин «кардиомиопатия смешанного генеза».
Как лечится кардиомиопатия?
Хотя сердечная недостаточность и другие особенности кардиомиопатии поддаются лечению, единственным реальным средством от большинства форм этого заболевания является трансплантация (пересадка) сердца.
Обычно трансплантация рассматривается только в тяжелых случаях, а в некоторых ситуациях заболевание может вернуться и после пересадки сердца. Лечение симптомов кардиомиопатии включает терапию сердечной недостаточности, аритмий, стенокардии и эмболии стандартными фармакологическими средствами.
Лечение будет варьироваться в зависимости от тяжести ваших симптомов. Факторы образа жизни, такие как отказ от физических нагрузок, занятия спортом у пациентов с ГКМП, также являются другими важными аспектами управления симптомами болезни.
Сердечная недостаточность лечится с помощью лекарств, действующих на почки (диуретики), кровеносные сосуды (ингибиторы АПФ, блокаторы кальциевых каналов) и на сердце (бета-блокаторы, дигоксин). На самом деле, большинство из этих лекарств оказывают влияние на многие разные части тела.
Реабилитация также важна пациентам с сердечной недостаточностью легкой и средней тяжести. Электрическая стимуляция ног может быть полезна пациентам с более тяжелой сердечной недостаточностью, которые не могут заниматься физическими упражнениями из-за сильной одышки.
Аритмии лечат с помощью лекарств, воздействующих на электрические свойства сердечной мышцы, или путем введения кардиостимулятора. Стенокардия лечится целым рядом препаратов, которые расширяют артерии и улучшают приток крови к сердечной мышце (нитраты, бета-блокаторы, блокаторы кальциевых каналов). Эмболы, возникающие из разных отделов сердца, предотвращаются с помощью разжижителей крови, таких как Аспирин и Варфарин, у пациентов в группе риска.
В тяжелых случаях ДКМП и РКМП может потребоваться пересадка сердца, но это ограничено количеством доступных доноров. В первом случае общие результаты выживания хорошие. ГКМП также можно лечить частично хирургическими методами, чтобы удалить часть закупорки мышечной перегородки.
В дополнение к вышеперечисленным методам лечения ваш доктор, скорее всего, предложит обследовать ваших близких родственников, чтобы убедиться, что они не страдают от одного и того же состояния. Исследования будут включать физическое обследование у кардиолога, ЭКГ и эхокардиографическое исследование через регулярные промежутки времени в течение всей жизни.
Лечение кардиомиопатии сердца: какие препараты помогают?
Кардиомиопатия сердца — это серьезное заболевание, которое нуждается в комплексном лечении. Одним из важных компонентов такого лечения является применение медикаментозных препаратов. Рассмотрим некоторые из них.
Диуретики
Данная группа препаратов используется для устранения отеков и избавления от излишней жидкости в теле. Такие средства, как фуросемид и торасемид, помогают увеличить выведение ножек в почках и уменьшить нагрузку на сердце.
Антикоагулянты
Эта группа препаратов помогает избежать образования тромбов, что может повысить риск развития сердечно-сосудистых заболеваний. К ним относятся варфарин, ривароксабан и дапоксетин.
Бета-адреноблокаторы
Такие препараты, как метопролол и карведилол, снижают частоту сердцебиения и уменьшают нагрузку на миокард. Они помогают уменьшить объем кислорода, необходимого для сердца во время его работы, тем самым уменьшая риск развития сердечных заболеваний.
Ингибиторы АПФ
Ингибиторы АПФ (ангиотензинпревращающего фермента) увеличивают расширение сосудов, улучшают кровообращение и снижают нагрузку на сердце. К ним относятся ранитидин и капроприл.
Важно отметить, что перед началом лечения кардиомиопатии необходимо провести диагностику и назначить оптимальную общую схему лечения. Только в этом случае можно рассчитывать на положительный результат лечения и увеличение продолжительности жизни больного
Дилатационная кардиомиопатия
Снижение сократительной функции происходит по причине утолщения стенок камер за счет вкраплений рубцовой ткани, которая не имеет функциональности клеток сердечной мышцы. В результате уменьшения выброса крови в желудочках накапливаются ее остатки. Возникает застой, который приводит к сердечной недостаточности. ДКМП по причине застоя получила еще одно название — застойная кардиомиопатия.
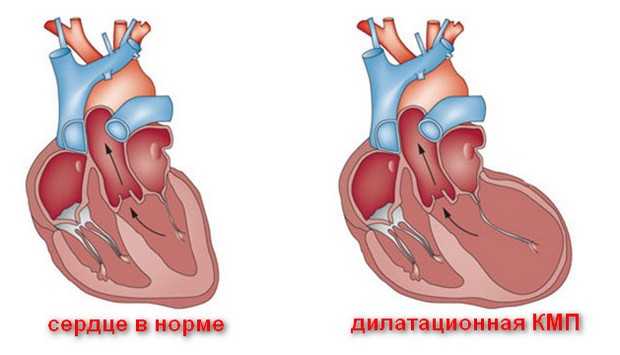
Считается, что генетическими факторами развития дилатационной кардиомиопатии обуславливаются до 30% случаев заболеваний. Вирусная природа фиксируется статистикой в 15% случаев.
Ситуация с неравномерным утолщением стенок полостей сердца имеет и собственное название – кардиомегалия. Иначе эта патология называется “огромное сердце”. Как вариант этой формы патологии диагностируется ишемическая кардиомиопатия. Характерно что при этом диагнозе имеют место множественные атеросклеротические поражения сосудов и возможно были перенесены инфаркты (ведь рубцовая ткань в сердечной мышце откуда-то взялась).
Важно. Ишемическая кардиомиопатия не похожа на ИБС с ее загрудинными болями, а основана на расширении стенок и на ранней сердечной недостаточности
Основной удар (девять из десяти!) приходится на мужчин в возрасте до 50-ти лет или около того.
В дополнение следует отметить, что сердечная недостаточность, вызванная застоем крови (то есть застойной кардиомиопатией), часто является причиной внезапной смерти.
Статистика утверждает, что по гендерным основаниям ДКМП на 60% чаще поражает мужчин, чем женщин. Особенно это касается возрастных групп от 25-ти до 50-ти лет.
В общем случае причиной заболевания может быть:
- любое токсическое воздействие – алкоголь, яды, наркотики, противоонкологические препараты;
- вирусная инфекция – обычный грипп, герпес, вирус Коксаки и др.;
- нарушение гормонального фона – дефицит белка, витамин и т.д.;
- заболевания, вызывающие аутоиммунный миокардит – красная волчанка или артрит.
- наследственность (семейная предрасположенность) – до 30 %.
Особо стоит обратить внимание на подвид ДКМП, который называется алкогольная кардиомиопатия. Причиной развития этого специфического подвида является воздействие яда этанола
Хотя этот факт касается злоупотребления алкоголем, но само понятие “злоупотребление” не имеет четких границ. Для одного организма достаточно ста граммов, чтобы определить злоупотребление. А для другого этот объем “что слону дробина”.
Внимание! Статистика утверждает, что алкогольная форма дилатации в общем объеме всех случаев дилатационной кардиомиопатии занимает 50%. Причем хронические алкоголики никогда не признают пагубную привычку в качестве причины заболевания.. Кроме общих симптомов, для алкогольной формы характерны:
Кроме общих симптомов, для алкогольной формы характерны:
- изменение цвета лица и носа в сторону красного,
- пожелтение склер,
- возникновение бессонницы,
- ночные удушья,
- тремор рук,
- повышение возбудимости.
Дилатационная кардиомиопатия (ДКМП)
Для дилатационной кардиомиопатии характерно нарушение сократительной функции сердечной мышцы (миокарда) с выраженным расширением камер сердца. Ее возникновение связывают с генетическими факторами, поскольку встречается семейный характер заболевания. Не меньшее значение имеют и наблюдаемые нарушения иммунной регуляции.
Симптомы дилатационной кардиомиопатии
Проявления дилатационной кардиомиопатии определяются нарастающей сердечной недостаточностью :
- одышка при физической нагрузке,
- быстрая утомляемость,
- отеки на ногах,
- бледность кожи,
- посинение кончиков пальцев.
Прогноз при дилатационной кардиомиопатии весьма серьезен. Присоединение мерцания предсердий ухудшает прогноз. В первые 5 лет заболевания умирают до 70% больных, хотя при регулярной, контролируемой лекарственной терапии, несомненно, можно добиться продления жизни пациента.
Женщинам с дилатационной кардиомиопатией следует избегать беременности, так как частота материнской смертности при этом диагнозе очень высока. В некоторых случаях отмечено провоцирующее влияние беременности на развитие заболевания.
Диагностика
Лабораторная диагностика дает мало ценных данных для постановки диагноза, но она важна для контроля эффективности проводимой терапии в оценке состояния водно-солевого баланса, для исключения некоторых побочных эффектов препаратов, например цитопении.
Основным инструментальным методом диагностики всех видов кардиомиопатий является УЗИ сердца (эхокардиография). В большинстве случаев инструментальный диагноз дилатационной кардиомиопатии может быть поставлен при первом же ультразвуковом обследовании.
ЭКГ не имеет специфических критериев диагностики дилатационной кардиомиопатии, однако можно обнаружить различного рода нарушения ритма сердца вплоть до желудочковых аритмий (лучше выявляются при суточном Холтеровском мониторировании ЭКГ), признаки нагрузки на левый желудочек.
Рентгенологически определяется увеличение сердца, а чуть позже признаки венозного застоя в легких.
Коронарная ангиография — для исключения ишемических причин расширения камер сердца.
Прижизненная биопсия миокарда теоретически помогает исключить специфические причины (вирусы, амилоидоз).
Диагноз дилатационная кардиомиопатия — диагноз исключения. Он ставится тогда, когда все возможные причины нарушения сердечной деятельности исключены.
Лечение ДКМП
Лечение дилатационной кардиомиопатии направлено на борьбу с сердечной недостаточностью, предотвращение осложнений. В случае приобретенной ДКМП лечение направлено на главную причину.
Основные усилия в терапии направляются на улучшение сократительной функции миокарда и уменьшению симптомов сердечной недостаточности с помощью ингибиторов АПФ. Можно использовать любой из препаратов данной группы, но шире других в настоящее время используется эналаприл (ренитек, энап).
При наличии противопоказаний к применению иАПФ назначают сартаны (валсартан, лозартан), которые обладают теми же свойствами.
Выбор конкретного препарата определяется переносимостью, реакцией артериального давления, побочными эффектами.
Важное место занимает применение малых доз бета-блокаторов. Лечение начинают с минимальных доз препарат
В случае хорошей переносимости дозу можно увеличивать, наблюдая, не нарастают ли признаки сердечной недостаточности.
Перспективно применение препарата карведилол — бета-альфа-блокатора, обладающего уникальным для этой группы положительным антиоксидантным влиянием на миокард.
Как и при лечении сердечной недостаточности, вызванной другими заболеваниями, традиционно большое значение имеет применение мочегонных. Их эффект отслеживается контролем веса больного (желательно несколько раз в неделю или ежедневно), измерением объема мочеиспускания, наблюдением за электролитным составом крови.
Из-за плохого прогноза заболевания больные дилатационной кардиомиопатией рассматриваются кандидатами на проведение трансплантации сердца.
Миокардиодистрофия – симптомы
симптома1.2.3.4.
Кардиалгическая форма
болями в грудной клеткенитроглицерина
- Периодическое ощущение жара;
- Зябкость рук и ног;
- Потливость;
- Общая слабость;
- Быстрая утомляемость;
- Низкая физическая выносливость;
- Головная боль;
- Головокружения.
Миокардиодистрофия с нарушением ритма
- Тахикардия (увеличение частоты сердечных сокращений);
- Ощущение неравномерного биения сердца;
- Различные виды аритмии (экстрасистолы, блокада ножек пучков Гисса и др.);
- Приступы фибрилляции или трепетания предсердий.
Застойная форма
- Одышка, особенно при напряжении;
- Кашель;
- Приступы стенокардии;
- Отеки на ногах;
- Гидроперикард (скопление жидкости между мышцами и наружной оболочкой сердца);
- Гидроторакс (скопление жидкости в легких);
- Гепатомегалия (увеличение печени);
- Асцит.
Кардиомиопатии
Кардиомиопатии (греческий kardia сердце + mys, my мышца + pathos страдание, болезнь; нерекомендуемый синонимы кардиопатия) — группа заболеваний, характеризующихся первичным избирательным (или изолированным) поражением миокарда.
«Кардиомиопатии» — сборное понятие, охватывающее обширную группу поражений миокарда, различных по этиологии и патогенезу и объединённых сходством клинический, проявлений. Оно включает различные заболевания миокарда некоронарного и неревматического происхождения, что условно ограничивает эту группу. До сих пор отсутствуют общепринятое определение этого понятия, его нозологический очерченность, систематика и классификация форм.
Оглавление
Исторический обзор
Автор понятия «кардиомиопатия» Бригден (W. Brigden, 1957), предложивший этот термин в кардиопатологии, охарактеризовал его как группу болезней миокарда неизвестной этиологии некоронарного происхождения. Гудвин (J. Goodwin, 1961) и его соавторами, внёсшие большой вклад в учение о Кардиомиопатии, дали этому понятию следующее определение: подострое или хроническое расстройство сердечной мышцы неизвестной или неясной этиологии, часто сопровождаемое вовлечением эндо и перикарда, но не атеросклеротического происхождения. Хадсон (R. В. Hudson, 1970) даёт более расширенное определение: термин «кардиомиопатия» включает все болезни эндокарда, перикарда и миокарда независимо от их функциональной характеристики, распознанного или нераспознанного происхождения.
Не более конкретным является определение, данное ВОЗ (1968): состояния различной, часто неизвестной или неясной этиологии, в которых доминирующими признаками являются кардиомегалия и сердечная недостаточность, исключающие процессы поражения клапанов, коронарных, системных или лёгочных сосудов. Рекомендует термином «кардиомиопатия» определять органопатологию сердца с избирательным поражением миокарда процессами различного характера и генеза, но не воспалительными по морфологии и некоронарными по генезу. Ряд определений других авторов в разных вариантах повторяет основную характеристику понятия, а не его нозологический определение. Эта характеристика либо ограничивает круг поражений миокарда, включаемых в понятие «кардиомиопатии» по признаку неясности этиологии и патогенеза и основных клинико-морфологически признаков, приведённых выше, либо распространяет его на все без исключения разновидности поражений миокарда безотносительно к этиологии и патогенезу. Так, напр., Мак-Кинни (В. McKinney, 1974) включает в понятие «кардиомиопатии» даже опухоли сердечной мышцы и миокардиты, что вызывает возражение со стороны ряда клиницистов и патологов.
В литературе встречается деление Кардиомиопатии на первичные и вторичные, принимаемое и Е. М. Тареевым (1975), не приводящим, однако, принципов такого деления. В действительности принципы эти двояки. Ряд авторов относят к первичным Кардиомиопатии те формы, при которых имеется изолированное поражение миокарда; если болезнь имеет системный характер с вовлечением миокарда лишь как части сложной патологии, то такие Кардиомиопатии — вторичны. Согласно этому принципу к первичным относят формы Кардиомиопатии, этиология которых неизвестна (идиопатические Кардиомиопатии), к вторичным — Кардиомиопатии с установленной или предполагаемой этиологией.
Что такое кардиомиопатия у собак?
Сердечно-сосудистая система собаки при правильном функционировании обеспечивает снабжение всех органов кровью и питательными веществами, что позволяет животному нормально жить и развиваться. Однако анатомия сердечных мышц может изменяться с возрастом, а также и из-за осложнений после вирусных, бактериальных инфекций.
Патологическое преобразование сердечных мышц носит название кардиомиопатия.
Различают несколько типов кардиомиопатий:
- Гипертрофическая, при которой сердце пса увеличено в размерах. Считается наиболее «легким» типом заболевания, так как происходит пропорциональная гипертрофия всех стенок желудочков и предсердий, то есть, сердце увеличивается равномерно. Но для того, чтобы такое большое сердце хорошо работало, собаке необходимо потратить больше сил и энергии, которых не очень много у пожилых собак. К тому же оно давит на ближайшие органы и получает меньше питания и кислорода, что может привести к инфаркту.
- При дилатационной форме происходит растяжение и атрофия миокарда, в результате чего сердце не может нормально сокращаться и толкать кровь по сосудам.
- Рестриктивная форма характеризуется образованием фиброзной ткани в толще сердечной стенки, что препятствует нормальной сократительной способности сердца собаки.
- При смешанной форме возможно сочетание всех вышеприведенных типов кардиомиопатии.
Как мы уже упоминали, причинами развития кардиомиопатий являются инфекционные болезни, осложнения после воспалительных недугов, сердечные глисты, а также серьезные погрешности в питании, при которых в пище наблюдается недостаток витаминов Е, В12, селена.
К основным симптомам кардиомиопатии относят:
- приступы удушья;
- хриплое дыхание;
- сердечный кашель;
- боли в сердце;
- нарушение сердцебиения;
- отеки;
- быструю утомляемость;
- синюшность слизистых оболочек;
- потерю веса;
- апатичное поведение животного.
Проявление таких симптомов должно заставить хозяина как можно скорее обратиться с собакой за помощью к ветеринару. После проведенных исследований врач назначит вашему питомцу препараты, которые он будет принимать на протяжении всей жизни.
Чаще всего для поддержания работы сердца назначается дигоксин, предотвращающий фибрилляцию предсердий, и прокаинамид для регулировки желудочных экстрасистолий. Для устранения застоя жидкости в организме используются диуретики, в частности фуросемид. Использование ферментов, например, L-карнитина, помогает усилить питание миокарда в целях предотвращения инфарктов.
Первая помощь при приступе
Снять приступ своими силами не получится, поэтому при его обнаружении рекомендуется обратиться за срочной ветеринарной помощью и оформить вызов на дом. Любая задержка в данной ситуации чревата серьезными осложнениями, включая летальный исход.
При оказании первой помощи руководствуются следующей схемой:
- Инъекционное введение диуретика, снижающее давление в левом желудочке.
- Нанесение нитроглицерина, сокращающего болевой синдром, на подмышечные впадины.
- Использование инотропов, облегчающих доставку кислорода к тканям благодаря изменению энергии сокращения миокарда.
- Помещение животного в кислородную камеру. Бригады скорой помощи используют для этого переносные конструкции.
- Введение легких успокоительных, применяемое при сильном беспокойстве.
- Откачка выпота из плевральной полости с помощью пункции. Эта хирургическая манипуляция называется торакоцентез. При наличии необходимого для проведения оборудования ее могут выполнить на дому, но из-за отсутствия полной стерильности в большинстве случаев к ней прибегают уже в ветклинике.
После купирования приступа питомца помещают в стационар на 2-3 дня для дальнейшего наблюдения.
Прогноз
Кардиомиопатии с точки зрения прогноза крайне неблагоприятны. Возникшая сердечная недостаточность будет неуклонно прогрессировать. Опасность в том, что патология долгое время может никак себя не проявлять. Да, вроде возникают некие неприятные ощущения, однако их часто можно списать на бытовые стрессы, усталость в процессе работы и пр.
Тем не менее, постепенно возникают аритмические либо тромбоэмболические осложнения, которые могут привести к внезапной смерти в достаточно молодом возрасте.
Статистика неумолима по дилатационной кардиомиопатии. После постановки диагноза пятилетней выживаемости достигает лишь 30%. Хотя планомерное лечение позволяет стабилизировать состояние на неопределенный срок.
Крайне важно! Даже при постановке диагноза ДКМП не пускайте лечение на самотек! Можно достаточно долго жить и в условиях планомерного лечения.
Трансплантация сердца может дать хорошие результаты по выживаемости. Зафиксированы случаи превышения 10-летней выживаемости после таких операций.
Не очень хорошо зарекомендовал себя субаортальный стеноз при гипертрофической кардиомиопатии. Его хирургическое лечение имеет высокие риски. По статистике каждый шестой пациент умирает либо во время, либо после операции в короткие сроки.
Очень важно! Женщинам с диагнозом кардиомиопатия противопоказана беременность по причине высокого риска материнской смертности.






























