Оксалат кальция
Средний возраст, в котором у большинства кошек диагностируют мочекаменную болезнь, составляет 7,8 года (но она может проявиться и у животных в возрасте от 2 до 18 лет). Риск образования оксалатно-кальциевых уролитов увеличивается у животных более старшего возраста.
Чаще всего этот тип мочекаменной болезни поражает самцов (55%) ‒ у самок оксалатно-кальциевые мочевые камни обнаруживаются приблизительно в 1,5 раза реже.
У кошек бурманской, гималайской и персидской пород отмечается предрасположенность к образованию оксалатно-кальциевых уролитов, что позволяет предполагать существование генетических факторов, способствующих развитию такого типа мочекаменной болезни. Содержание кошек исключительно в помещении является дополнительным фактором риска развития оксалатно-кальциевой мкб.
 Оксалатно-кальциевые уролиты
Оксалатно-кальциевые уролиты
 Влияние метаболического ацидоза на выделения кальция с мочой
Влияние метаболического ацидоза на выделения кальция с мочой
В условиях метаболического ацидоза происходит стимуляция высвобождения из костной ткани фосфата кальция и карбоната, которые попадают в кровь, где выполняют буферные функции. Избыток кальция выделяется с мочой, что повышает риск образования оксалатно-кальциевых уролитов.


Лечение и профилактика рецидивов
Оксалатно-кальциевые уролиты не поддаются медикаментозному лечению. Поэтому мочевые камни, обнаруженные в мочевом пузыре, необходимо удалять механически ‒ вымывая их из мочевого тракта водой при повышенном давлении или хирургическим путем.
Следует избегать сухих кормов, которые не предназначены для снижения рН мочи, а также лекарственных препаратов, усиливающих выделение кальция из организма с мочой (закислители мочи, фуросемид и другие). Нельзя давать таким кошкам лакомства или кормовые добавки, содержащие кальций, витамин D или витамин С в повышенном количестве, так как они способствуют усилению выделения с мочой кальция, оксалатов.
Составить рацион для кошек таким образом, чтобы рН мочи поддерживался на уровне 5,8-6,2, обеспечивая тем самым низкий (ниже 5) RSS мочи оксалатом кальция. Необходимо обеспечивать большее потребление кошками воды ‒ это основной фактор лечения и профилактики оксалатно-кальциевой мочекаменной болезни.
Подходы к лечению при локализации мочевых камней в почках и мочеточниках
Удаление мочевых камней из почек хирургическим путем (нефрэктомией) влечет за собой неизбежную потерю нефронов. Поэтому такой метод лечения не рекомендуется использовать до тех пор, пока не станет очевидным, что находящиеся в почке уролиты действительно вызывают у животного тяжелое заболевание. Показанием для рассечения мочеточника с целью удаления из него уролитов является прогрессирующее развитие водянки почечной лоханки. Операцию проводят только в случае, если имеются неоспоримые доказательства того, что мочевые камни локализуются в мочеточнике. После проведения такой операции у кошек могут возникать такие осложнения, как скопление мочи в брюшной полости и стриктура мочеточника. Альтернативой хирургическому лечению является консервативная терапия.
Что это такое?
Анурия представляет собой достаточно опасную патологию среди всех урологических заболеваний. Она свидетельствует о развитии нарушения в работе почек. Анурия, это полное отсутствие мочи в пузыре, даже при катетеризации. Диагноз устанавливается после отсутствия мочи на протяжении суток.
Существуют три основные формы анурии:
- Преренальная;
- Ренальная;
- Постренальная.
Преренальная анурия развивается по следующим причинам:
- Нарушение кровоснабжения почек;
- Тромбоз почечных артерий и вен;
- Последствия сильного обезвоживания организма.
Ренальная анурия характеризуется:
- нарушение в работе почечной паренхимы;
- к почкам поступает мало крови;
- Последствия интоксикации;
- Неправильного переливания крови и кровезаменителей;
- Аллергия;
- Неудачный аборт.
Постренальная анурия:
- Камни в обеих почках;
- Обтурация просвета мочеточника.
Форма анурии зависит от причины заболевания. Когда анурия развивается на фоне патологии сердца и сосудов, то, прежде всего, нужно назначать пациенту вазотонические средства. В более тяжелых стадиях анурии, пациенту проводят гемодиализ.
Анурия или олигурия?
Олигурия представляет собой патологию, при, которой замедляется процесс производства мочи. Это не основная болезнь, а один из симптомов нарушения в работе почек.
Причины развития олигурии и анурии:
- Когда при пустом мочевом пузыре нет неудобства и дискомфорта, то, тогда нет причин для переживаний. Такое развивается, когда при жаркой погоде достаточно много жидкости выводится через потовые железы.
- Еще на количество производимой мочи влияет ваше суточное потребление воды. Если вы пьете очень мало, то и мочи будет производиться небольшое количество. Когда такое состояние продолжается несколько дней, то нужно пойти к врачу и пройти диагностику.
Есть несколько факторов развития олигурии, которые подразделяют по группам:
-
К первой группе относятся дополнительное выведение мочи из организма. Такое бывает при:
- продолжительной рвоте, диарее и полном обезвоживании организма;
- патология сердечной мышцы;
- нарушение проводимости сосудов;
- Васкулит;
- различные степени ожогов;
- Заражения крови.
-
К следующей группе олигурии относятся многие патологии почек:
- Гломерулонефрит;
- Почечная недостаточность;
- Заболевания сосудов почек;
- Пиелонефрит в острой стадии;
- Эмболия вен почек;
- Заболевания крови;
- камни в почках;
- Закупорка просчета мочеточника кровяным сгустком;
- Злокачественные новообразования.
Олигурией считается недостаточное количество мочи в день в объеме не более 400 мл в сутки. Такое состояние недостаточное для поддержания нормальной работы всего организма. Анурия обусловлена полным отсутствием мочи, по причине обструкции мочевых путей.
Полиурия и анурия
Полиурией считается повышенное производство мочи в сутки в количестве 1800 мл.
Причины полиурии:
- Слишком большое потребление жидкости за сутки при нервном перевозбуждении или патологии гипоталамуса;
- Осмотическая полиурия;
- Несахарный диабет;
- Нефропия;
- Употребление диуретиков;
- Схождение отеков;
- Саркоидоз;
- Стеноз почечной артерии;
- Пересадка почки;
- Побочные эффекты от приема некоторых медицинских препаратов.
Полиурия сопровождается обильным и частым мочеиспусканием, которое сочетается большим приемом жидкости. Такая патология наблюдается не только при болезнях мочевыводящей системы, но и при других сбоях в организме. К примеру, при сахарном диабете, когда больной употребляет много воды и затем выделяет большое количество мочи.
При анурии идет полное отсутствие мочи или в количестве не более 200 мл. Такая патология очень серьезная и характеризуется неблагоприятным диагнозом для основного заболевания, вплоть до летального исхода.
Причины возникновения
Есть определенные причины появления почечных патологий: пиелонефриты, гломерулонефриты, частое воспаление почек и их некорректное лечение, токсические и механические повреждения данного органа, опухоли, поликистоз. В группе риска и кошки, имеющие аутоиммунные гломерулонефриты, а также унилатеральную гипоплазию.
Известно и о породной предрасположенности. Абессинские кошки подвержены такой болезни, как амилоидоз, которую нельзя вылечить. Персы с юного возраста могут болеть поликистозом, который также не поддается лечению. Животные, имеющие «примеси» персов, подвержены инфантильному поликистозу, появляющемуся в старости.
Лечение анурии
После полного обследования, постановки диагноза, пациенту назначают лечение в условиях стационара под наблюдением уролога. Также лечебный процесс и его методика зависит от тяжести патологии и причин, по, которым она появилась. Уролог может восстановить ток мочи при постренальной анурии при помощи катетеризации мочеточников или после проведения пиелонефростомии.
Но для начала все методы лечения будут основаны на поддержании работы сердца и сосудов, очищение организма от продуктов распада, которые скопились при заболевании. В тяжелых случаях применяется гемодиализ. Если вовремя не начать лечение, то пациент может погибнуть.
Уродинамическое исследование
Одно из важных исследований для диагностики данного состояния – урофлоуметрия. Это метод исследования уродинамики информативный, но неинвазивный, безопасный.
Уродинамическое исследование
Позволяет оценить:
- скорость потока;
- объем выделенной мочи;
- количество остаточной мочи;
- состояние мышц сфинктеров;
- состояние мышц самого мочевого пузыря и некоторые другие показатели.
А результаты исследования выводятся в виде графика, который расшифровывает уролог.
Типичным цистометрическим признаком повреждения конского хвоста является арефлексия детрузора. На урофлоуметрии, как правило, видно напряжение брюшной полости, пилообразный рисунок. У некоторых пациентов с травмой конского хвоста, уродинамические нарушения могут быть единственной зарегистрированной аберрацией, при отсутствии других явных неврологических проявлений.
Острая задержка мочи
Одной из довольно частых причин острой задержки мочи у мальчиков является врожденный фимоз, особенно в случаях осложнения его воспалительным процессом головки и препуциального мешка. Острая задержка мочеиспускания может наблюдаться при парафимозе. Диагностика фимоза и парафимоза обычно затруднений не вызывает.
Острая задержка мочи может развиться как осложнение целого ряда воспалительных заболеваний мочеполовых органов. Так, острый простатит, иногда наблюдающийся у мальчиков (особенно старшего возраста), приводит к задержке мочеиспускания как из-за механического сдавления мочевых путей, так и вследствие отека тканей мочеиспускательного канала и шейки мочевого пузыря. Острая задержка мочи может быть, особенно у детей, одним из первых симптомов острого язвенного цистита, который, по данным А В. Люлько (1983), значительно участился и является осложнением аллергического характера острых респираторных инфекций.
В патогенезе задержки мочи при остром цистите основную роль играет не воспалительный отек тканей, а спазм сфинктеров мочевого пузыря, обусловленный болевыми ощущениями.
Резко выраженные баланит и баланопостит могут привести к значительному сужению наружного отверстия мочеиспускательного канала и крайней плоти и к острой задержке мочи. Диагностика этих заболеваний не представляет затруднений.
Острая задержка мочи может быть одним из проявлений нейрогенного мочевого пузыря, возникшего в результате травматического, воспалительного или опухолевого поражения нервной системы, либо осложнением общеинфекционных заболеваний. В этих случаях ее появление вызвано токсическим и рефлекторным воздействием на сфинктеры мочевого пузыря и мышцу, выталкивающую мочу.
Нередко наблюдаются случаи задержки мочи у детей в послеоперационном периоде, что объясняется воздействием наркотических и спазмолитических веществ, потоком болевых импульсов из области раны, а также неумением мочиться в горизонтальном положении.
Оказание помощи детям при острой задержке мочи следует начинать с самых простых и общедоступных мероприятий. Иногда, чтобы снять спазм сфинктеров и восстановить акт мочеиспускания, достаточно грелки на область мочевого пузыря или теплой ванны. В ряде случаев тепловые процедуры дополняют введением нейролептических средств. При отсутствии эффекта от перечисленных мероприятий применяют катетеризацию мочевого пузыря или бужирование мочеиспускательного канала, во время которого иногда удается протолкнуть конкремент в мочевой пузырь. Конкременты можно извлечь из мочеиспускательного канала специальными экстракторами для извлечений камней. Если ввести катетер в мочевой пузырь невозможно, то показана надлобковая пункция мочевого пузыря, а в тяжелых и осложненных случаях — наложение цистостомы.
Ребенка с острой задержкой мочи необходимо всесторонне полностью обследовать, чтобы уточнить характер патологии и ее причину.
Что провоцирует / Причины Олигурии и анурии:
Если при пустоте мочевого пузыря у вас нет дискомфорных ощущений, то поводов для беспокойства нет. Такие ситуации могут быть, если вы находитесь в жаркой среде – в таком случае организм выводит жидкость с потом. Также на количество выделенной мочи влияет то, сколько жидкости в день вы употребили. Если вы не пили ничего и не ели жидких блюд, мочи выделится малое количество. Если же такое состояние сохраняется 2-3 дня и более, обратитесь к врачу, который осмотрит вас, опросит и, возможно, направит на обследование организма.
Поскольку причин олигурии множество, их делят на группы. В первую группу причисляются состояния, при которых наблюдается дополнительное выведение из организма жидкости. Это длительная диарея, повторяющаяся рвота, обильное потение, кровотечения. Причиной олиругии могут стать болезни сердечной мышцы, заражение крови, поражения кровеносных сосудов, васкулит, инфекции и ожоги.
Следующая группа причин олигурии – патологии почек:
- почечная недостаточность
- гломерулонефрит
- патология сосудов почек
- острый пиелонефрит
- гемолитический синдром
- гематологические расстройства
- эмболия почечных вен
В некоторых случаях олигурия возникает при закупоривании мочеточника камнем, опухолевым образованием, сгустком крови. Эту группу можно условно назвать механическими причинами. Также среди причин могут быть: сужение уретры, болезни предстательной железы, рак мочевого пузыря, длительный курс лекарств, травмирование почек.
Что служит причиной анурии?
Причины анурии кроются в поражении почек с нарушением фильтрационной функции или связаны с внепочечными факторами. Различают виды анурии в зависимости от отношения к почкам.
Преренальная анурия (экстраренальная)
Анурия развивается при неповрежденных почках из-за нарушенного поступления крови в клубочковый аппарат нефронов, общих водно-электролитных изменений. Такой механизм характерен для:
- шокового состояния от кровопотери и других причин;
- артериальной гипотензии;
- тромбоза или механического сдавления почечных сосудов;
- тяжелого состояния дегидратации (потери жидкости со рвотой, поносом, обильным потовыделением);
- сердечной недостаточности разной этиологии при нарастающих отеках;
- поражения печени при алкогольном циррозе;
- нейроэндокринных расстройств.
Ренальная анурия
Почечная анурия наблюдается при патологических изменениях в ткани почек. Это возможно:
- при отравлениях нефротоксическими ядами и лекарствами (этиленгликолем, хлорированными углеводами, солями тяжелых металлов, антибиотиками аминогликозидного и тетрациклинового ряда);
- закупорке почечных канальцев кристаллами из лекарств производных сульфаниламидов, мочевой кислоты;
- канальцевом некрозе, вызванном ишемией почечной паренхимы;
- остром и хроническом нефрите, осложненном почечной недостаточностью;
- мочекаменной болезни;
- поликистозе почек;
- двухстороннем нефросклерозе;
- системных васкулитах.
Нарушения функции фильтрации называют секреторной анурией.
Ренальная анурия осложняет тяжесть:
- сепсиса;
- ожоговой болезни;
- травм и хирургических операций;
- переливания несовместимой по группе или резусу крови.
Применение методов радиоизотопной диагностики тоже сопровождается лучевым воздействием на почки
Применение в лечении разных заболеваний методов радиационного воздействия вызвало необходимость изучения негативного влияния лучевой нагрузки на почки. Появился термин «радиационный нефрит». Он характеризуется развитием симптомов острой почечной недостаточности с анурией.
Если признаки обнаруживают в срок от 3 месяцев до года после облучения, то радиационный нефрит считается острым. При проявлении клиники после полутора лет говорят о хронической форме. В изучение болезни большой вклад внес ученый С. Капур. Его работы с соавторами доказали роль реакции канальцев и сосудов клубочков на облучение. При биопсии обнаруживают тромбоз капилляров.
Постренальная анурия
Причины связаны со структурами мочевыделения, лежащими ниже почек и отвечающими за нормальный отток мочи, или соседними органами. Возможна:
- при сдавливании мочеточников или мочевого пузыря опухолью мочевого пузыря, забрюшинного пространства, большой гиперплазией предстательной железы у мужчин, воспалительным инфильтратом;
- перекрытии выходных отверстий сгустками крови при макрогематурии (травма, разрушающаяся опухоль);
- застрявшем в просвете мочеточника или шеечной части пузыря камнем.
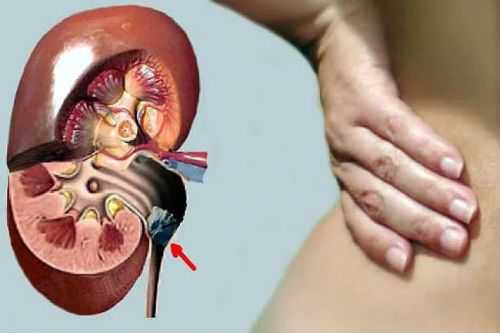
Анурию называют экскреторной, если она спровоцирована механическим препятствием оттоку мочи
Некоторые ученые выделяют аренальную форму анурии, при которой почки совершенно не замешаны в прекращении мочевыделения. Сюда включают состояния:
- при врожденном отсутствии почки;
- вынужденном удалении органа (нефрэктомии);
- заращении выводящего отверстия уретры;
- спазме внутреннего сфинктера шейки мочевого пузыря;
- рефлекторном блокировании влияния головного мозга на регуляцию мочевыделения (наступает при сильной боли во время приступа почечной колики, погружении человека в холодную воду).
Нам кажется, что это добавление вносит путаницу в классификацию причин. Состояния вполне объяснимы классическими механизмами.
Что делать в домашних условиях, если кот не может пописать
Первое, что необходимо сделать, если кот не может сходить в туалет, это доставить его в клинику. Врач сможет быстро оценить опасность положения и примет радикальные меры для облегчения состояния животного.
Первая помощь
Но иногда обстоятельства складываются таким образом, что возможность быстро привезти питомца в больницу отсутствует. В этом случае следует знать, что делать и как в домашних условиях оказать первую помощь коту, который не может пописать.
Для снятия спазма и расслабления гладкой мускулатуры мочеточников и мочевого пузыря котам и кошкам стоит сделать внутримышечную инъекцию Но-шпы или Папаверина.
Если кот не может пописать, то в качестве терапии в домашних условиях можно лечить его Кот Эрвином, а также сделать инъекцию антибактериального препарата (Ципролет, Байтрил).
Это поможет на непродолжительный промежуток времени снять спазм и уменьшить воспаление. Этим периодом следует воспользоваться, чтобы доставить кошку в клинику или вызвать ветеринара на дом.

Действия ветеринара
После осмотра кошки и постановки предварительного диагноза ветеринарный специалист проводит лечение. Его условно можно разделить на 4 этапа:
- Недопущение растяжения и разрыва мочевого пузыря у кота или кошки, которая дольше двух дней не ходила в туалет. Для этого животному вводят мягкий катетер с присоединенной закрытой системой для сбора урины. Для стерилизованных котов, которые периодически не могут пописать после кастрации, ставят временный катетер. Это необходимо чтобы снизить риск развития восходящих бактериальных инфекций.
- Стимуляция мышц мочевого пузыря. Наиболее эффективный препарат для этого – Бетанехол. Однако множественные побочные действия и необходимость срочного введения антидота при его непереносимости позволяют применять его только в условиях стационара, под четким контролем врача. Более безопасными средствами для котов и кошек считаются Цизаприд и Пропанолол. Но их самостоятельное введение также запрещено.
- Уменьшение тонуса уретры и шейки мочевого пузыря. Если непроходимость не связана с анатомическими аномалиями развития, то коту, который перестал писать и долго не восстанавливается после катетеризации, назначают миорелаксанты (Ацепромазин, Диазепам) и альфа-адренантагонисты (Феноксибензамин, Празозин).
- Предотвращение развития или купирование инфекционных процессов в органах нижних мочевыводящих путей. Они часто становятся причиной системного воспаления, которое может вызвать летальный исход. Поэтому ветеринарный специалист обязательно назначает антибактериальные препараты кошке, которая не ходит в туалет по-маленькому второй день или более 2 дней.
Способы лечения
В домашних условиях невозможно сделать диагностику и провести полноценное эффективное лечение кота, который самостоятельно не может пописать в лоток.Это обусловлено тем, что помимо консервативных методов терапии, для устранения данного синдрома часто используется хирургическое вмешательство.
Наиболее часто показанием к операции у котов и кошек являются злокачественные и доброкачественные разрастания тканей, а также мочекаменная болезнь. Несколько реже причиной проведения операции коту, который редко ходит в туалет по-маленькому, являются анатомические аномалии строения органов мочеполовой системы.
Симптомы почечной недостаточности (ОПН)
Различают четыре фазы острой почечной недостаточности. В начальной стадии состояние больного определяется основным заболеванием, вызывающим ОПН. Какие-либо характерные симптомы отсутствуют. Неспецифичные симптомы ОПН — ухудшение самочувствия, потеря аппетита, тошнота, рвота, диарея, отеки нижних и верхних конечностей, увеличение объема печени, заторможенность или возбужденность больного — замаскированы проявлениями основного заболевания, отравления или травмы.
При первой стадии заболевания, длящейся от нескольких часов до нескольких дней, также проявляются ярко выраженная бледность кожных покровов, характерные боли в животе, вызванные острой интоксикацией.
При второй фазе (олигоанурической) отмечается резкое уменьшение количества выделяемой мочи. В данный период в крови накапливаются конечные продукты метаболизма, основные из которых азотистые шлаки. По причине прекращения выполнения функций почками нарушаются кислотно-щелочное равновесие и водно-электролитный баланс.
В результате перечисленных процессов возникают следующие симптомы ОПН: тошнота, рвота, потеря аппетита, периферические отеки, нарушение сердечного ритма и нервно-психическое расстройство.
По причине острой задержки жидкости в организме может развиться отек головного мозга, легких, асцит или гидроторакс.
Стадия олигоанурии длится в среднем две недели, ее продолжительность зависит от объема поражения почки, адекватности проводимого лечения и скорости восстановления эпителия почечных канальцев.
Третья стадия (восстановительная) характеризуется постепенным восстановлением диуреза и проходит в два этапа. При первом суточное количество мочи не превышает 400 мл (начальный диурез), затем происходит постепенное увеличение объема мочи — до двух литров и более. Это говорит о регенерации клубочковой функции почки.
Стадия диуреза длится 10-12 дней. В этот период нормализуется деятельность сердечно-сосудистой и дыхательной системы, пищеварительных органов.
Четвертая стадия — стадия выздоровления. Полностью регенерируют функции почек. Восстановление организма после длительного лечения может длиться от нескольких месяцев до одного года и более. В этот период нормализуется объем выделяемой мочи, водно-электролитный и кислотно-щелочной баланс. В отдельных случаях ОПН может перейти в хроническую форму.
Кот не может пописать: причины

Самая частая причина заболевания — мочекаменная болезнь. Просвет мочеточника частично или полностью перекрывается уролитом — песчинкой или камнем, образовавшимся из выпавших в осадок мочевых солей.
Статистика утверждает о том, что недугу подвержены до 12% кошек, причем страдают преимущественно самцы. Это явление обусловлено тем, что у них более извилистый и длинный, чем у самок мочеиспускательный канал.
Кастраты болеют чаще нестерилизованных питомцев. Это объясняется тем, что после удаления половых желез диаметр мочеточника перестает расширяться пропорционально увеличению живой массы. В формировании уролитов большое значение имеет несбалансированность рациона, а также плохое качество воды. К заболеванию предрасположены персы, Сиамы, бирманцы, мейн-куны.
Помимо мочекаменной болезни нарушения мочеиспускания возникают по нижеперечисленным причинам:
- цистит: воспаление мочевого пузыря, канал воспален, моча выделяется по каплям, больно писать;
- уретрит — воспаление сфинктера мочеиспускательного канала, сопровождающееся его частичной или полной закупоркой;
- нарушение иннервации вследствие травмы позвоночника;
- полипы на стенках пузыря или в области уретры препятствуют оттоку мочи либо вызывают ее недержание;
- заболевания почек.
Как диагностируется анурия?
Поскольку постренальная или урологическая анурия диагностируется быстрее всего и лучше всего поддается лечению, в неясных случаях пациента с анурией следует сначала обследовать урологически с целью подтверждения или исключения предполагаемой постренальной причины анурии.
Для определения причины анурии необходимы следующие тесты:
- анализ мочи – определение концентрации Na (натрия) и креатинина;
- общий анализ крови;
- биопсия небольшого образца ткани почек;
- в сложных случаях – МРТ или КТ.
Анализ крови и мочи
На постренальную анурию указывают анамнестические данные о перенесенном калькулезном заболевании:
- самопроизвольное удаление конкрементов или «песка»;
- распад камней с помощью ДУВЛ или уретерореноскопических средств;
- ранее проведенные операции по поводу камней мочевыводящих путей и т.
Особенно ценны анамнестические данные о почечной колике, которая непосредственно предшествовала анурии, что указывает не только на этиологию анурии, но и позволяет предположить, что это пациент только с одной функциональной почкой. Также важны данные о проведенных гинекологических операциях или обширных операциях на органах малого таза.
При анурии мочевой пузырь пуст, а при задержке – полон мочи. Здесь следует отметить, что «урологическая» анурия, как правило, бывает полной, тогда как при преренальной и почечной анурии часто обнаруживается меньшее количество мочи (примерно до 100 мл).
Параллельно с выполнением других экстренных диагностических процедур проводятся лабораторные анализы.
- Анурия характеризуется повышением уровня креатинина и мочевины в сыворотке в зависимости от продолжительности анурии.
- Также существует тенденция к дисбалансу электролитов, наиболее важным из которых является повышение уровня калия в сыворотке крови из-за его кардиотоксических эффектов.
Из-за недостаточного выведения и увеличения продукции кислотных эквивалентов возникает метаболический ацидоз, а из-за упомянутых нарушений органов дыхания есть склонность к респираторному ацидозу.
Дальнейшая диагностическая процедура постренальной анурии – это визуализация нативного уротракта, которая может указывать на одностороннюю или двустороннюю закупорку мочеточника конкрецией (окклюзия камня), если камень непрозрачен для рентгена, прозрачен на рентгеновских снимках (как в случае уратного литиаза).
Внутривенная пиелография (ВВП) – очень важный диагностический метод, но ее использование при «урологической» анурии ограничено из-за повышенного уровня мочевины и креатинина. А именно, если уровень креатинина выше 350 ммоль/л, урографической картины органов мочевыделительной системы ожидать нельзя.
Затем показана ретроградная пиелография, при которой для введения контраста в мочевыводящие пути используется мочеточниковый зонд, и в то же время это терапевтическая процедура, поскольку она позволяет осуществить отвод мочи из расширенной канальцевой системы.






























